为什么我们的防御系统会失灵?利用靶向药物我们又能做哪些事?大象公会-混乱博物馆的科普短视频,请点击链接。
如果说病毒的入侵,就像特洛伊木马那样,是外敌欺骗了我们的身体,趁虚而入;那么癌症的发病则验证了一句老话:“堡垒往往是从内部攻破的”。
假设有一天,正在人体中巡逻的免疫细胞T细胞发现了一点小小的异常:肺部出现了一个不听招呼的细胞团。这个团簇里的细胞看上去都很眼熟,应该是自己人;只是都有些好吃懒做:它们源源不断地从周围攫取养分,但从来不承担肺泡细胞的交换氧气的功能。T细胞刚想拍照并吹哨警戒,肿瘤细胞立即亮出了钥匙PD-L1(细胞程序死亡-配体1),用它关掉了T细胞身上的开关PD-1(细胞程序死亡蛋白-1)。肿瘤细胞低声道:“自己人,别动手”。就这样,T细胞摇摇头,皱着眉头走开了。
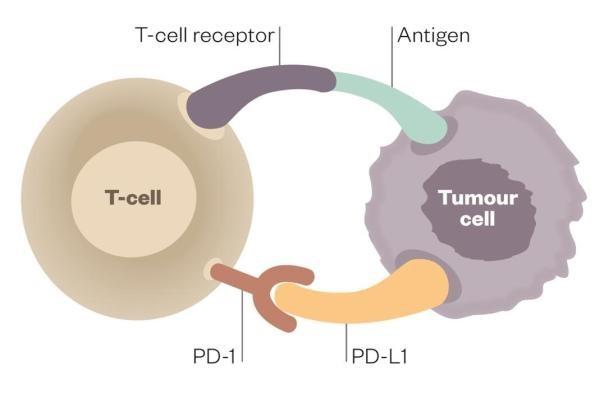
是的,这团细胞就是肿瘤细胞,源于人体自身,但发生了基因突变。毕竟,DNA在不断复制的过程中,出错的风险也是在累积。因而持续分裂的细胞,癌变的风险更大,比如上皮细胞、间叶细胞、血液干细胞、神经上皮细胞,都有可能因为某次关键的基因突变,从而黑化变成肿瘤细胞。
一旦癌变,这些细胞就能够恶性增殖,不受身体调控地发展壮大,并且躲过T细胞的搜捕。肿瘤细胞还能借助淋巴循环和血液循环,在人体内开辟多个分基地。
导致其恶性增殖的关键突变之一,在于肿瘤细胞掌握了自己的命运。正常细胞的分裂需要比较高浓度的表皮生长因子,这样才能激活细胞内酪氨酸激酶(Tyrosine Kinase),启动信号传导,激活一系列酶和基因,促进基因表达、蛋白质合成和DNA合成,最终完成细胞增殖。
然而,突变了的肿瘤细胞表面有着过渡表达的表皮生长因子受体(EGFR),仅仅需要低浓度的表皮生长因子,甚至无须生长因子就可以激活一系列的细胞事件,完成分裂。所以,这群突变的叛徒完全不用理会周围的调控信号,只要有一口气还在,就能继续发展壮大。
它们不但不受控地增殖,还要养分、要大吃大喝。科学家们发现肿瘤细胞还可以通过释放大量的血管内皮生长因子(VEGF),欺骗身体,来刺激产生新的血管为肿瘤运来养分。这些被肿瘤细胞释放的VEGF会调节血管外基质降解、诱导细胞迁徙,从而介导新血管生成,还会刺激淋巴管内皮细胞的分裂、增殖,介导淋巴管生成。
正因为它们是源自人体的叛徒, 传统的化疗药物往往只能造成"伤敌一千,自损八百"的效果。具有细胞毒性的化合物,虽然对肿瘤细胞有杀伤能力,但同样也会误伤普通细胞。又因为化疗药物往往会抑制细胞分裂增殖,所以还会误伤毛囊造成脱发;误伤消化道内的上皮细胞,造成食欲不振、呕吐等等。
既然肿瘤细胞表面的EGFR发生突变,存在过表达,那么是否可以针对性地开发靶向药物?
以肺癌为例,肺癌中约有80%~90%的病人为非小细胞肺癌,其中45%~85%的病人出现了EGFR突变。著名的吉非替尼(大家更熟悉的商品名:艾瑞莎Iressa)就可以有效抑制EGFR的活性。其药物分子能够强行占领表皮生长因子受体-酪氨酸激酶(EGFR-Tyrosine Kinase)的ATP结合位点,阻断激酶的信号传导。这样就破坏了细胞分裂过程中的信号传导机制,那么肿瘤细胞就无法复制蛋白质和DNA,也就无法增殖了。
这种药物对普通的细胞影响相对较小,但还是会对其它快速增殖的表皮细胞造成一定影响,其副作用包括腹泻、皮疹、瘙痒等。同时,由于靶向的选择性作用是一个精确的机制,用药前必须进行测试,对于那些没有发生EGFR突变的病人也是没有帮助的。
艾瑞莎 (Iressa)
另外一种思路就是通过血管内皮生长因子(VEGF)抑制剂来破坏肿瘤的新生血管,从而阻断其营养输入。例如:贝伐珠单抗(Bevacizumab)就是一种可以与VEGF特异性结合的药物,是世界上第一个用于治疗癌症的人源化单克隆抗体。贝伐珠单抗专杀肿瘤细胞所释放VEGF,使其无法到达受体,也就无法促进血管与淋巴管的生成,从而截断肿瘤细胞的营养供应。同理,这也可能损害正常的血管,造成出血或血栓的副作用。所以,VEGF抑制剂的使用,也需要医生的精心调控剂量与疗程。
然而,肿瘤细胞也不会这么容易束手就擒。它们会寻找各种各样别的通路来对抗治疗,产生耐药性。例如,服用艾瑞莎几个月后,EGFR突变的肿瘤细胞被杀死了,但有几个肿瘤细胞再次突变,改变自己的EGFR的结构,导致艾瑞莎无法强行占据表皮生长因子受体-酪氨酸激酶(EGFR-Tyrosine Kinase)的ATP结合位点,药物也就失效了。
有的肿瘤细胞还可以通过间质表皮转化因子(MET,另一种受体酪氨酸激酶)和人表皮生长因子受体2(HER2,也是受体酪氨酸激酶)这些旁路激活途径,对EGFR抑制剂产生耐药性。所以,如果仅仅通过一种靶向药物,有时候确实可以暂缓肿瘤进展,但并不能彻底堵死它们的增殖通路。
如果我们对这群叛徒的把戏全都摸清,并各种手段齐下,它们绕过靶向药物的几率就会大大降低。例如,表皮生长因子受体抑制剂与血管内皮生长因子抑制剂连用,同时靶向细胞(录音发音像是“药物”?)增殖的信号通路与新生血管调控,治疗中产生耐药性的机率就会更小。而目前,已经找到的肿瘤细胞的成药靶点包括但不限于我们所示(EGFR,VEGF,ALK,HER2,PD-1/PD-L1,mTOR,BRCA-1/2,CTLA-4,PARP)。
比较乐观地看,随着科学家和医生的努力,找出所有肿瘤细胞恶性增殖、欺骗免疫细胞的信号通路,并且找到针对它们的特异性药物,将是一个可以期待的未来。
参考文献:
1. 叶森. 谈癌不色变-人人都能看得懂的防癌手册[M]. 北京: 清华大学出版社, 2018.
2. Lionel Jin, Fighting Cancer from Within: The emerging immunotherapy paradigm of cancer treatment [EB/OL], Yale Scientific, 2015, .
3. 李治中. 癌症真相[M]. 北京: 清华大学出版社, 2015.
4. 薛洪省等. 非小细胞肺癌靶向治疗的靶点研究进展[J]. 中国肺癌杂志. 2013, 16, 107.
5. 武玮等. 贝伐珠单抗长期维持治疗晚期非小细胞肺癌39个月的病例报告及相关文献回顾[J]. 中国肺癌杂志. 2013, 16, 325.
6. Kyoko Otsuka et al. EGFR-TKI rechallenge with bevacizumab in EGFR-mutant non-small cell lung cancer[J]. Cancer Chemother Pharmacol. 2015, 76, 835.
0
推荐




 京公网安备 11010502034662号
京公网安备 11010502034662号 